|
|
Cranioplastica |
|

|
|
|
Appunti
di procedura chirurgica
B. Zanotti,
A. Cramaro
INTRODUZIONE
L’intervento chirurgico di apposizione di una cranioplastica su misura in idrossiapatite porosa è da considerarsi di semplice esecuzione.
Nondimeno, vanno però applicati rigorosamente due capisaldi delle procedure neurochirurgiche: la sterilità e la precisione.
Il primo prerequisito non va sottovalutato in quanto si ha, comunque, a che fare con un impianto di materiale estraneo, sebbene compatibile. Si lavora a stretto contatto con la cute, quindi l’inquinamento di infettanti, anche saprofiti, è sempre possibile.
Il risultato finale si raggiunge grazie ad una filiera di eventi, ma che trovano un denominatore comune nella precisione.
Dalla progettazione del pezzo alla realizzazione del manufatto, alla posa dello stesso, tutto deve essere condotto con un severo controllo di qualità.
Specie nella chirurgia dapprima demolitiva e poi ricostruttiva con cranioplastica già preparata la precisione è d’obbligo. Se, per errore tecnico, la craniectomia realizzata risulta più ampia del riempitivo in idrossiapatite può risultare assai difficile porvi rimedio ed il risultato finale può essere assai deludente. È un po’ come lo scultore che asporta maldestramente un pezzo di marmo in più. Con la differenza che l’artista può semmai cambiare blocco marmoreo, noi no.
Come un artista, anche il chirurgo è profondamente individualista.
Consci di ciò, i nostri sono solo dei suggerimenti perfettibili che non hanno la pretesa di riscuotere l’unanime consenso.
Va detto però che se il neofita li terrà in debito conto, potrà conseguire facilmente un risultato ottimale.
I PRELIMINARI
Non è superfluo ricordare che, prima di ogni indagine o trattamento medico-chirurgico proposto, il Paziente va informato e questi deve fornire il consenso. Quest’ultimo, ricordiamolo, non deve essere necessariamente scritto, può anche essere solo tacito, anche se è ormai invalsa l’abitudine di far firmare un documento dove vengono esplicitati, più o meno estesamente, i rischi della procedura.
Può succedere che l’impianto della cranioplastica avvenga in un soggetto in stato vegetativo. In questo caso il consenso va ricercato nel legale rappresentante, come nel minore, oppure, a nostro avviso, in mancanza di questo, deve assumersene la responsabilità il medico in quanto si agisce per il bene del Paziente. La protesi cranica è atta a migliorare sia la funzione sia la protezione d’organo.
LA PROGRAMMAZIONE
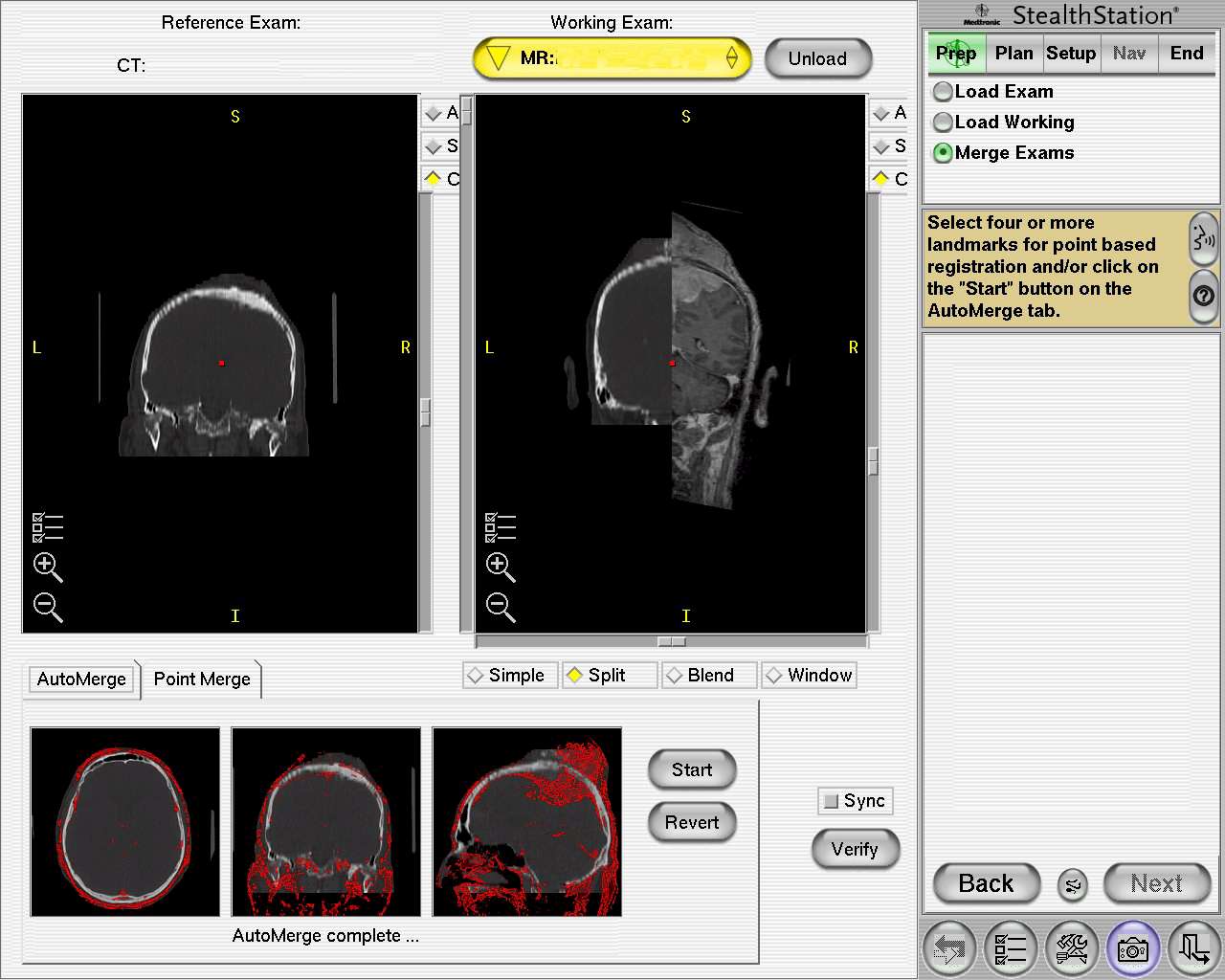
Prima di accedere alla sala il neurochirurgo ha l’abitudine di vagliare tutto, o in parte, il materiale neuroradiologico prodotto. Ultimamente è grandemente aiutato dall’uso routinario del neuronavigatore, la cui multiplanarità e la possibilità di realizzare piani di visualizzazione a varia profondità dalla superficie permette di progettare simulazioni mentali del planning chirurgico. Nell’impianto di cranioplastica tale elemento dai più non è ritenuto necessario, ma a nostro avviso non è così. Il neuronavigatore, grazie anche alla possibilità di sovrapporre la TC alla RM encefalica in un unico esame, permette agevolmente di capire come sia meglio condurre l’approccio chirurgico (Figura 1).
|
|
|
Figura
1. L'uso routinario del neuronavigatore è consigliato. Grazie
anche alla possibilità di sovrapporre immagini TC con quelle RM,
anche contemporaneamente. |
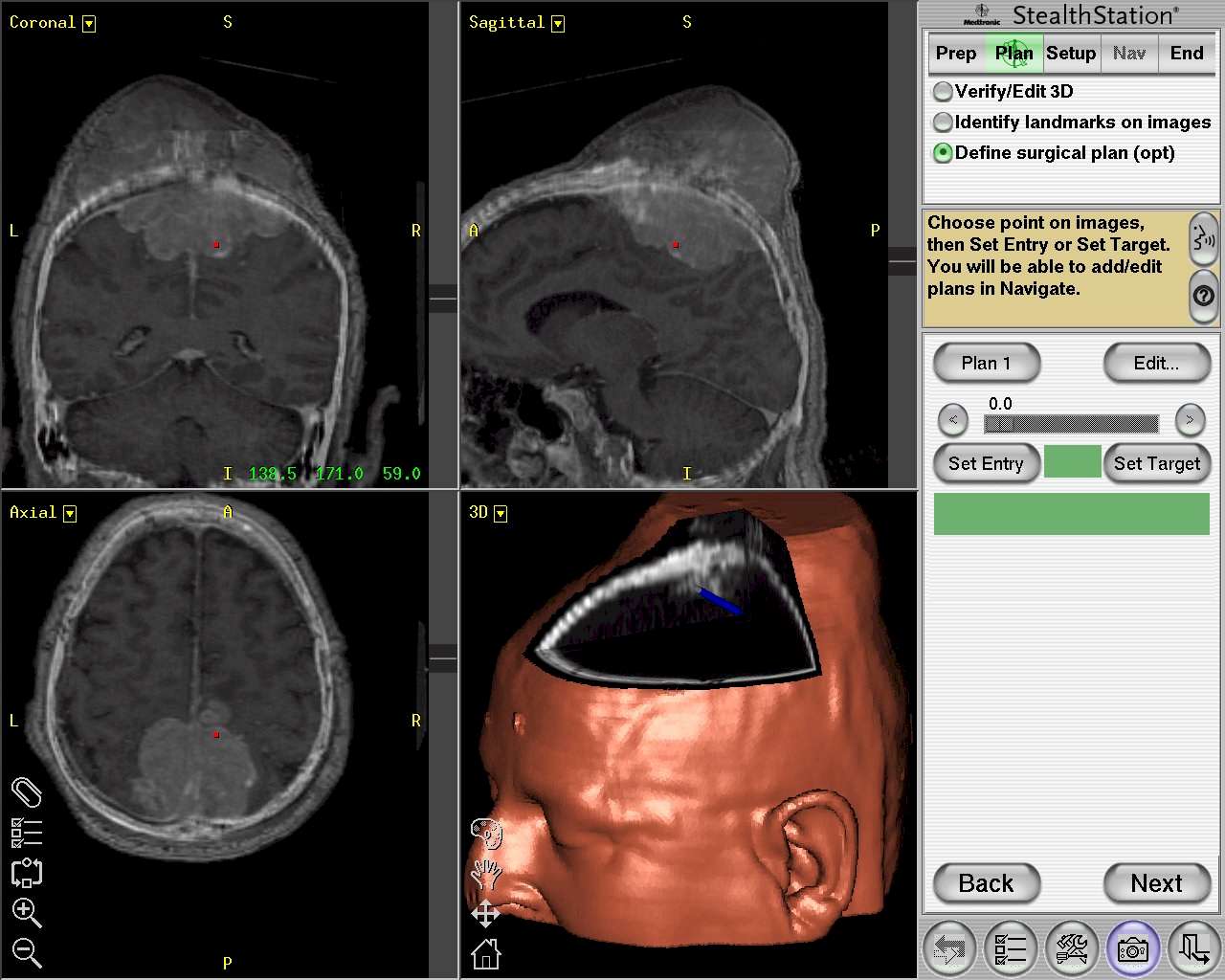
In più, conoscere esattamente lo stato del parenchima sotto la dura e l’andamento dei vasi superficiali può dare una garanzia in più durante la procedura di sospensione e trazionamento durale negli estesi affossamenti craniectomici. Inoltre, l’uso del neuronavigatore è da ritenersi essenziale in tutti quei casi di demolizione e ricostruzione in un unico tempo (Figura 2).
|
|
|
|
|
|
|
|
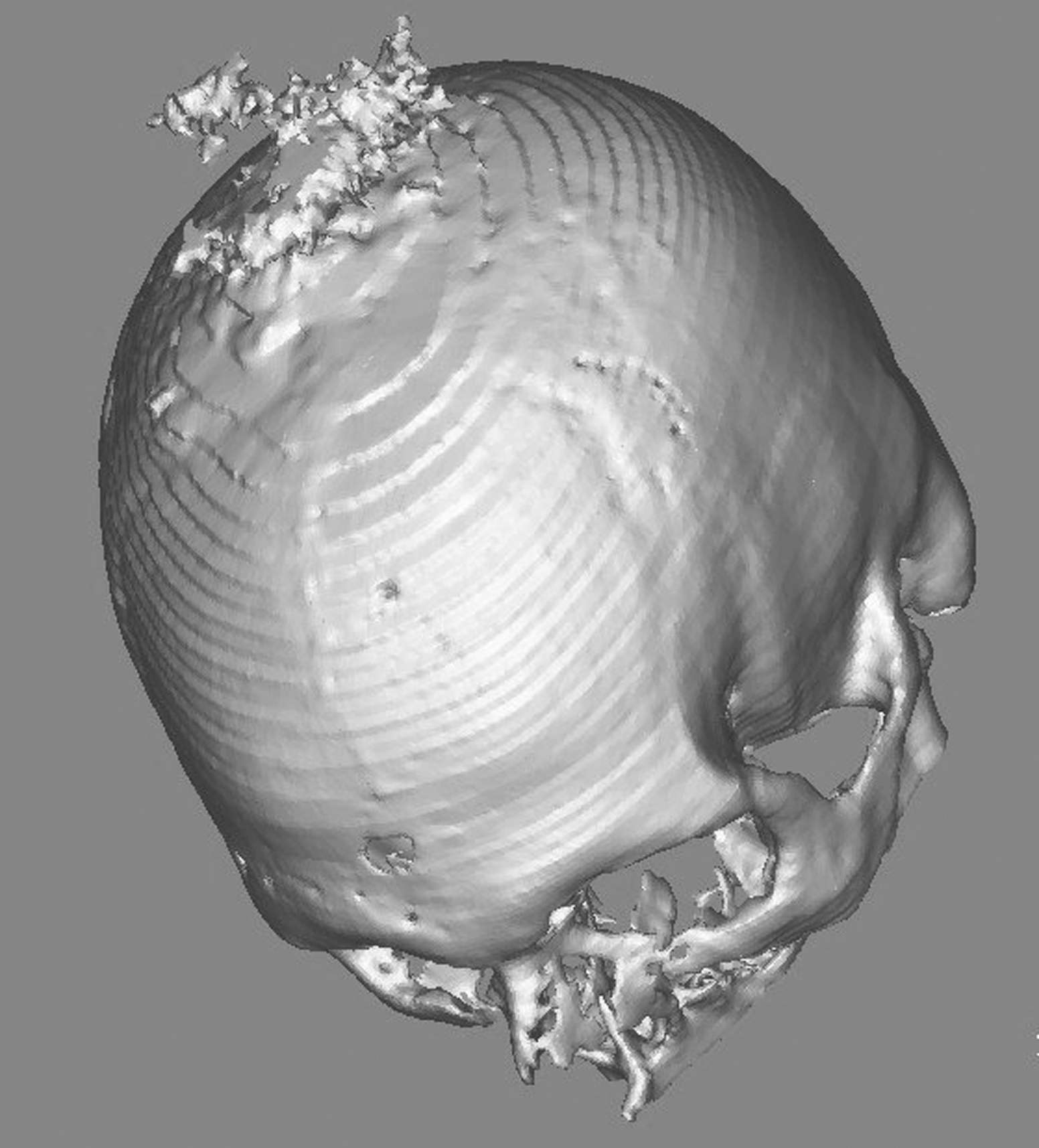
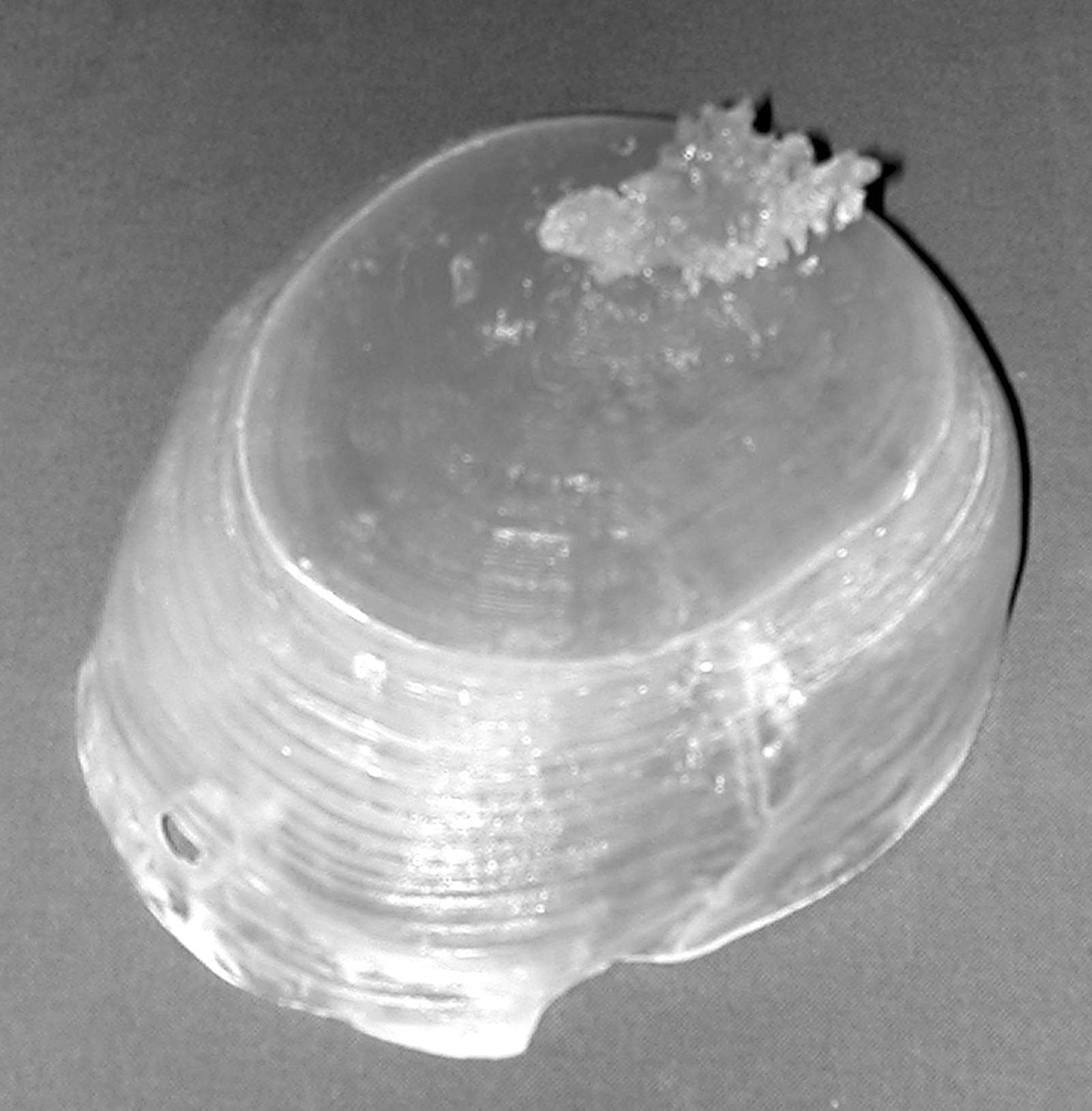
Figura
2. Implementazione delle immagini con quelle RM al
neuronavigatore. Caso di un voluminoso meningioma della volta, intra
ed extracranico, con coinvolgimento tecale. Sotto, a sinistra,
studio preliminare con ricostruzione 3D al computer; a destra,
modello 3D in resina dove si rileva il contorno della superficie da
asportare. |
Se si è in presenza di lesioni tumorali, anche l’uso del microscopio operatorio è d’obbligo, mentre può essere discrezionale in tutti gli altri casi.
LA PROFILASSI
A nostro avviso è buona norma praticare in tutti i Pazienti sottoposti a chirurgia cranica, qualunque essa sia, una profilassi antibiotica. Da realizzarsi immediatamente prima dell’intervento e, in casi specifici, come nella cranioplastica, da prolungarsi per i tre giorni successivi. Il nostro protocollo prevede la somministriamo di cefazolina, 2 gr.
Nel caso di allergie, la scelta cadrà, comunque, su un antibiotico ad ampio spettro con particolare tropismo sui Gram +.
IL POSIZIONAMENTO
Sebbene sia una chirurgia che può essere condotta con la testa del Paziente non solidalmente fissata al lettino operatorio, noi consigliamo l’uso della testiera a tre punte di Mayfield (Figura 3).
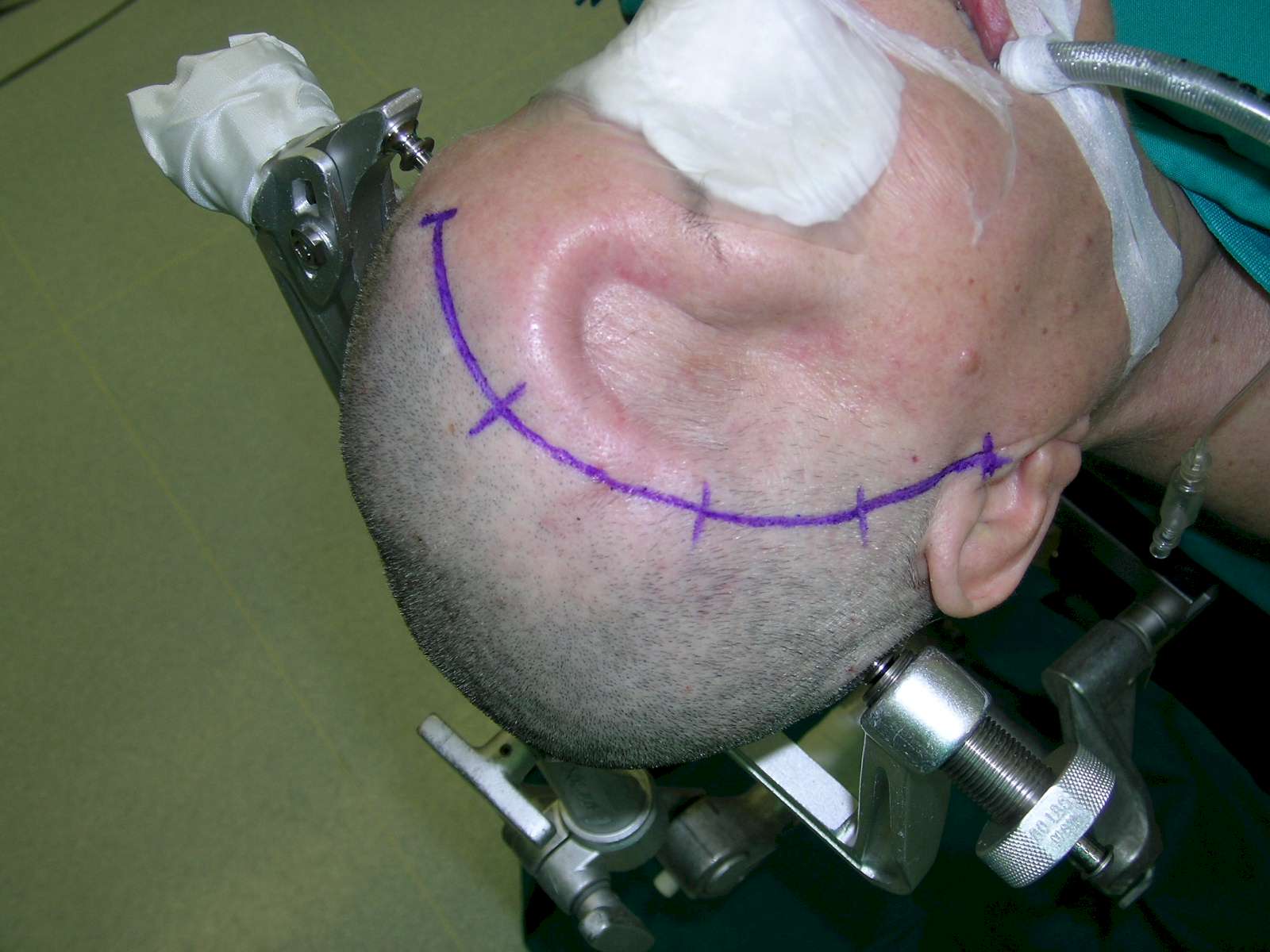 |
Figura
3. Cranio solidarizzato al tavolo con testiera di Mayfield. Per
una cranioplastica a livello pterionale non vi possono essere dubbi:
la via della riapertura è la stessa. |
Così facendo si ottengono almeno due scopi:
a) permettere l’uso del neuronvigatore, essenziale soprattutto nella
chirurgia demolitivia-ricostruttiva (anche se è ormai possibile l’uso dello stesso senza l’utilizzo della testiera);
b) garantisce maggiore sicurezza e precisione durante gli scollamenti o le demolizioni, senza il rischio che, con energiche sollecitazioni, la testa subisca uno scarto dalla posizione primaria.
Sebbene l’anestesia sia di tipo generale, alcuni interventi selezionati possono essere condotti in neuroleptoanagesia.
Anche in questo caso l’uso della testiera a tre punte è discrezionale, ma ampiamente consigliato.
L’INCISIONE
Sembra un argomento banale, ma non lo è. Non sempre lo si può liquidare sostenendo che nell’evenienza di una pregressa incisione si segue la stessa (Figura 3) e, nel caso di una demolizione, si realizza il lembo o l’incisione propri per l’asportazione (Figura 4).
 |
Figura
4. Incisione cutanea per aggredire un tumore osseo a livello
della squama del temporale e del parietale. |
In presenza di una chirurgia preesistente, spesso posttraumatica, la cicatrice può essere non lineare, con disposizione a raggiera, diastasata, in aree esteticamente problematiche (tutta l’area frontale).
Possono quindi rendersi necessari degli accorgimenti particolari come il seguire la vecchia via, ma recentando i margini per un migliore risultato estetico. O tracciare un approccio completamente diverso: ad esempio un bicoronarico per raggiungere l’area frontale. Non solo, nel disegnare l’incisione vanno considerati anche altri fattori: l’irrorazione e l’innervazione. Specie la prima, è essenziale per un buon attecchimento dei tessuti molli sul manufatto in idrossiapatite.
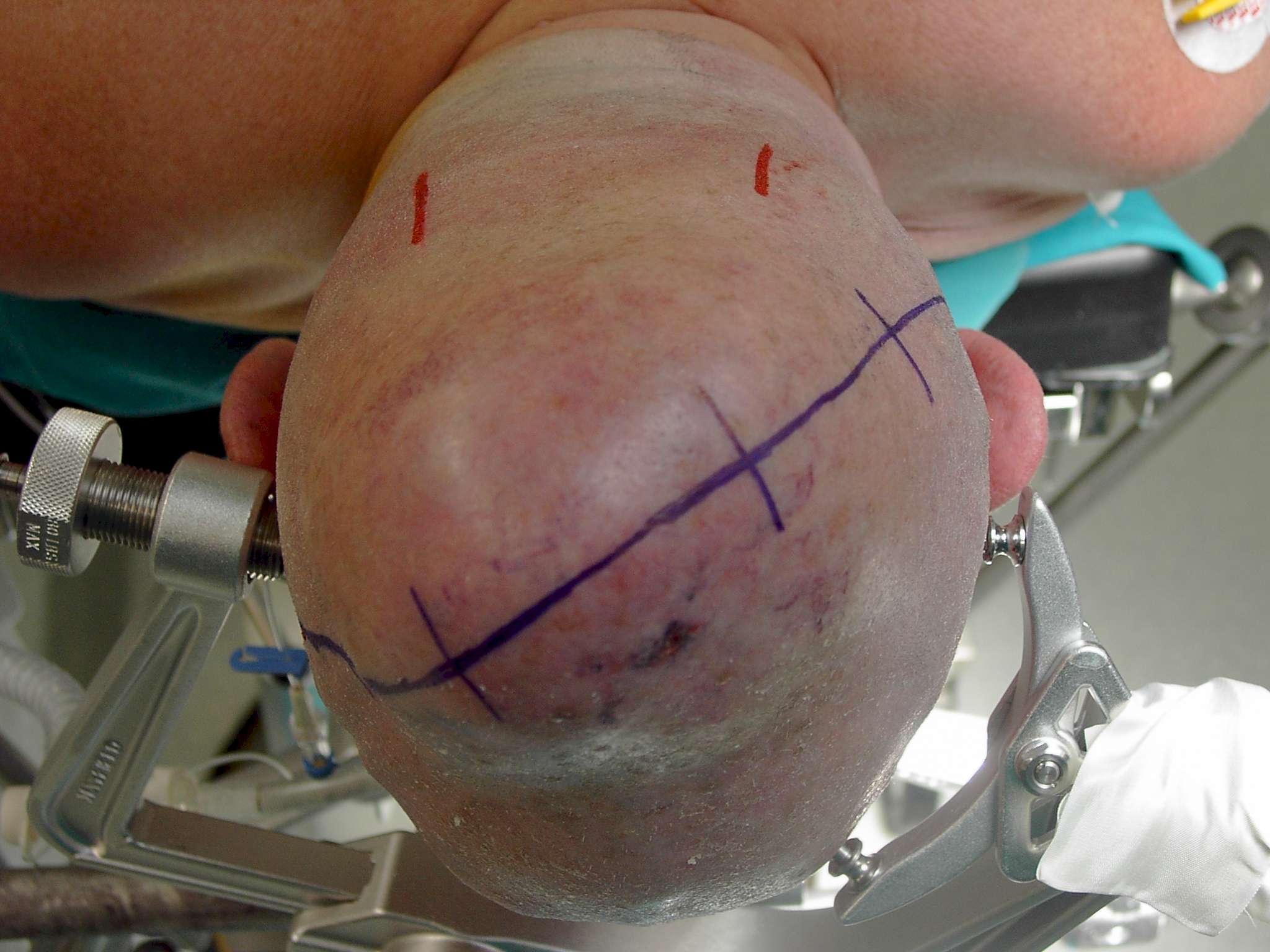
Inoltre, in presenza di lesioni ad estrinsecazione extracranica ci si può trovare di fronte a degli espansi cutanei che andranno, in parte, sacrificati. Molti sono i fattori che condizionano la riduzione di queste aree, ma vale comunque una regola generale: si sacrifica la cute più compromessa dal punto di vista trofico (Figura 5).
 |
 |
|
|
|
|
Figura
5. Voluminoso tumore intra ed extracranico. L'incisione è stata
concepita per salvaguardare i rami arteriosi e
nervosi posteriori e quelli in prossimità dell'incisura
anteriore dell'orecchio e del trago di destra. A sinistra, controllo
estetico a tre mesi dall'intervento. |
Ma può accadere anche l’esatto opposto. Per problemi retrattivi cutanei nelle voluminose asportazioni di calotta cranica. In questi casi si dovrà agire a monte, posizionando settimane o mesi prima un espansore sottocutaneo. Solo se la retrazione è modesta si riesce a compensare l’ammanco di tessuto incidendo la fascia sottogaleale con tagli paralleli, come fosse un quadro di Fontana.
È buona norma, comunque, in casi particolarmente problematici, coinvolgere anche il Chirurgo Plastico ed, assieme, disegnare sulla cute del Paziente l’incisione più idonea, anche giorni prima, per ragionarci sopra un po’ e provare ad immaginare uno scenario del miglior modo di condurre la procedura.
LO SCOLLAMENTO
Va subito detto che possiamo trovarci davanti a due evenienze nettamente contrapposte.
Se il terreno è vergine, vale a dire in un caso di demolizione-ricostruzione, la procedura non è dissimile da quella abituale nella realizzazione di un qualsiasi approccio neurochirurgico.
Se invece si tratta di riaprire un precedente approccio chirurgico bisogna avere soprattutto l’accortezza di mantenere integro il piano durale. Questo al fine di evitare il più possibile il realizzarsi di fastidiose fistole liquorali. Infatti, se malauguratamente si lacera la dura, quest’ultima va riparata a “tenuta d’acqua” in quanto il liquor extradurale o sottogaleale impedisce o rallenta l’attecchimento dei tessuti molli alla protesi. Se ciò accade, oltre ai punti di sutura durali, può essere d’ausilio l’uso di sostituti durali, quali il DuraformTM (Dura Graft Implant).
La procedura di scollamento va quindi condotta con certosina pazienza. Se ben realizzata, è il prerequisito per preparare un buon alloggiamento al manufatto ed evitare fastidiose complicanze.
Specie nell’area pterionale va posta particolare attenzione nello scollamento del muscolo temporale. Spesso quest’ultimo appare già sofferente ed atrofico. Ogni sua fibra va dissecata dalla dura e preservata il più possibile integra. Se questa operazione non è condotta con accortezza si può realizzare un ulteriore insulto muscolare o condizionare l’intrappolamento di parte delle fibre, adese alla dura, fra protesi e bordo osseo. Le ripercussioni sull’atto masticatorio saranno poi inevitabili.
Ad esclusione dei casi di un lembo bicoronarico o di uno pterionale, noi preferiamo e consigliamo le incisioni lineari. Meno traumatiche e con risultato estetico solitamente migliore. Ovviamente la linea d’incisone deve, possibilmente, seguire parallelamente il letto vascolo-nervoso. I famosi e datati lembi a “ferro di cavallo” o ad “L rovesciata” sono, compatibilmente con il tipo di approccio, da evitare.
Può presentarsi anche l’evento che la vecchia cicatrice passi a cavaliere sopra il cratere, distante dal bordo della craniolacunia. Prima di pensare di disegnare un lembo più grande, esterno al bordo craniectomico, con il rilevante rischio di realizzare delle zone potenzialmente esangui, valutare la possibilità di trazionare e divaricare i tessuti molli al fine di esporre il bordo osseo o, di fronte alla reale impossibilità di ciò, realizzare una incisione a raggiera, perpendicolare al bordo esterno della cicatrice del preesistente lembo chirurgico.
I MARGINI
Anche in questo tempo operatorio ci troviamo dinanzi a due evenienze: la realizzazione di una craniectomia de novo oppure la preparazione dei bordi del cratere osseo al fine di accogliere la cranioplastica.
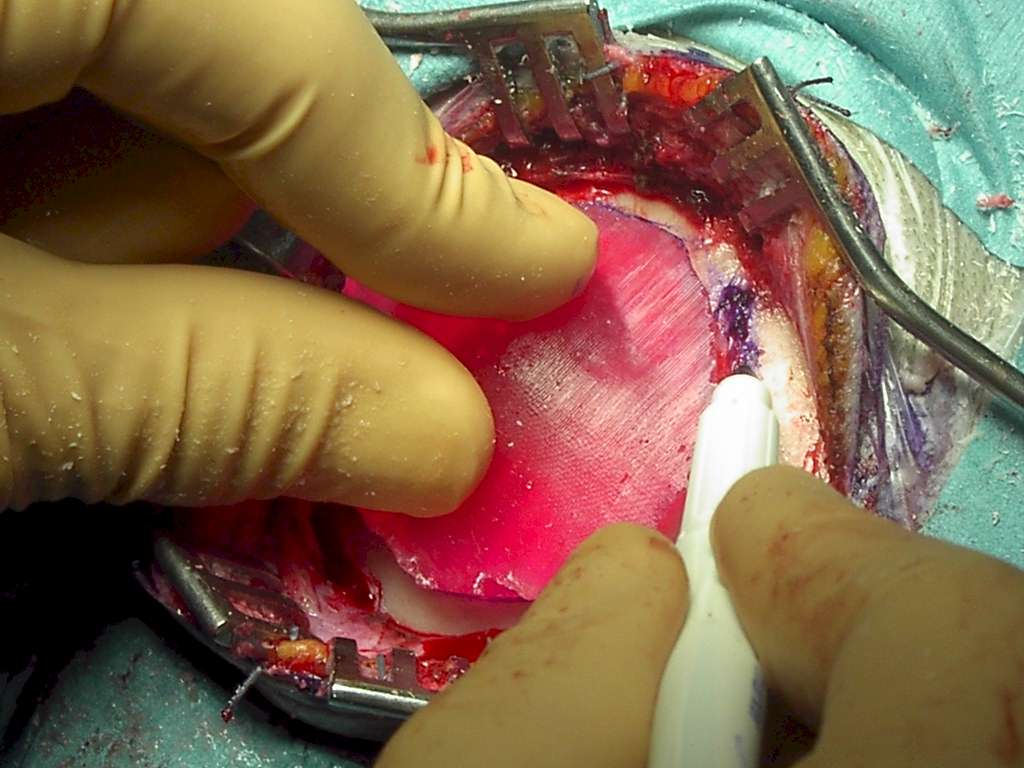
Demolizione ossea. Questo momento è grandemente agevolato dall’uso del modello in resina di opercolo derivato dalla ricostruzione 3D del cranio. Osservando quest’ultimo, il chirurgo deve trovare la migliore allocazione dell’opercolo di prova e, una volta appoggiato sulla teca, ne disegnerà il perimetro utilizzando una matita demografica (Figura 6).
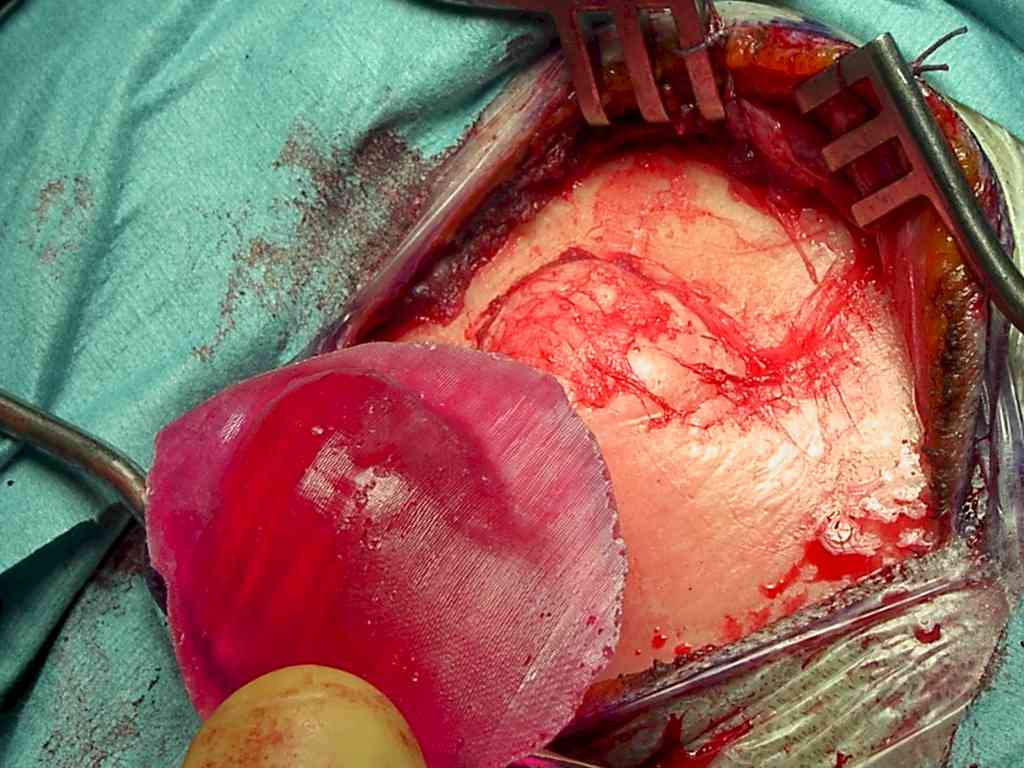 |
 |
|
Figura
6. Il modello in resina dell'opercolo agevola il chirurgo nel
delimitare esattamente l'area ossea da abbattere. Utile disegnare il
perimetro con la matita dermografica. |
È ovvio che l’opercolo dovrà trovarsi sopra l’area lesionale da demolire, ma spostamenti di pochi millimetri, in una o in un’altra direzione, possono essere ininfluenti sulla demolizione della lesione, ma possono condizionare il risultato estetico, specie se collocati sulle bozze parietali o frontali.
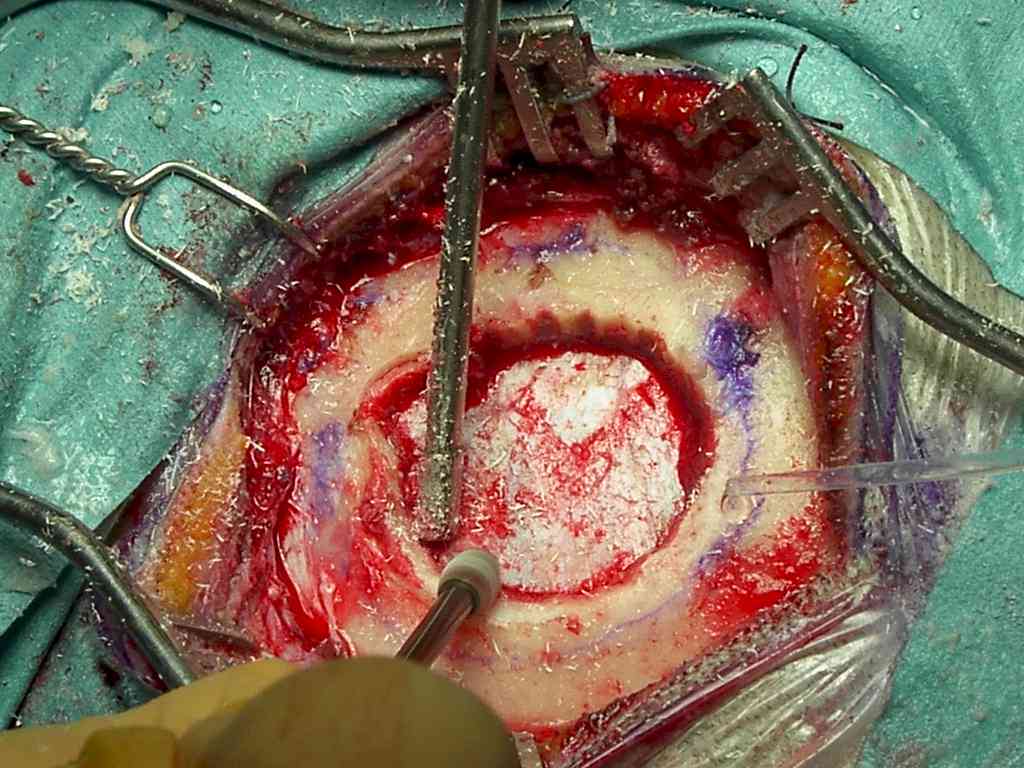
È consigliato realizzare, con il craniotomo e la sega pneumatica, un opercolo osseo di dimensioni minori rispetto al necessario. Tale operazione solitamente la si può fare in sicurezza in quanto, comunque, il modello in plastica, usato per disegnare i margini craniectomici, è di dimensioni inferiori (manca lo spessore dovuto al taglio) al modello definitivo in idrossiapatite. Successivamente si conformeranno i margini con la fresa (Figura 7).
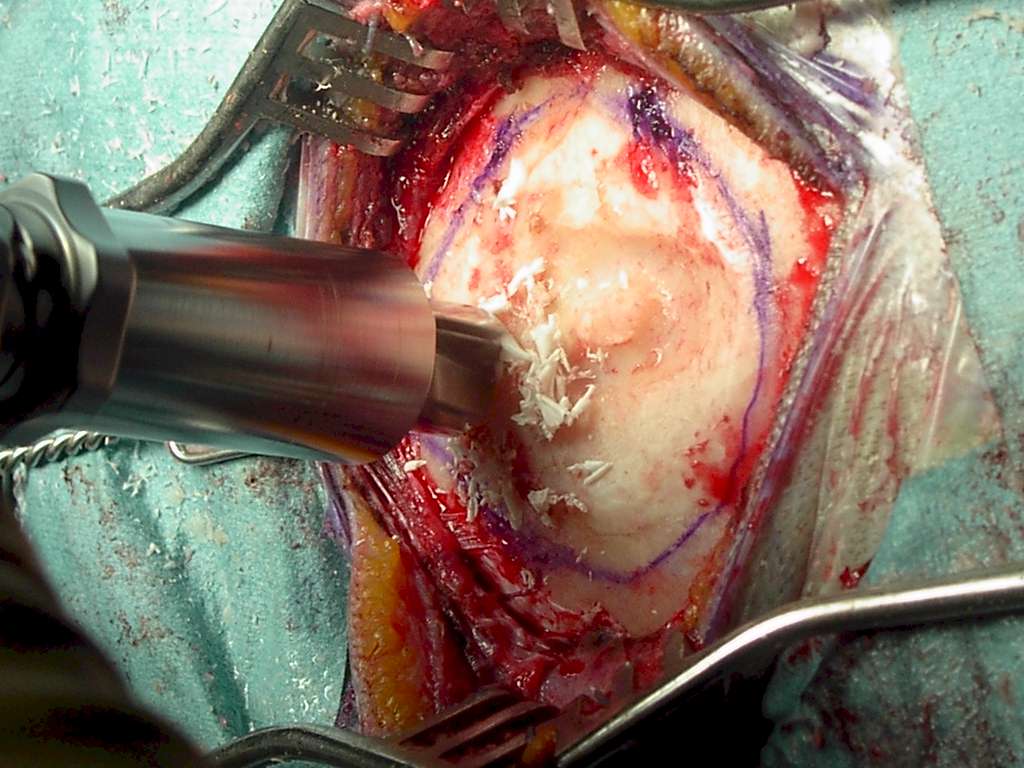 |
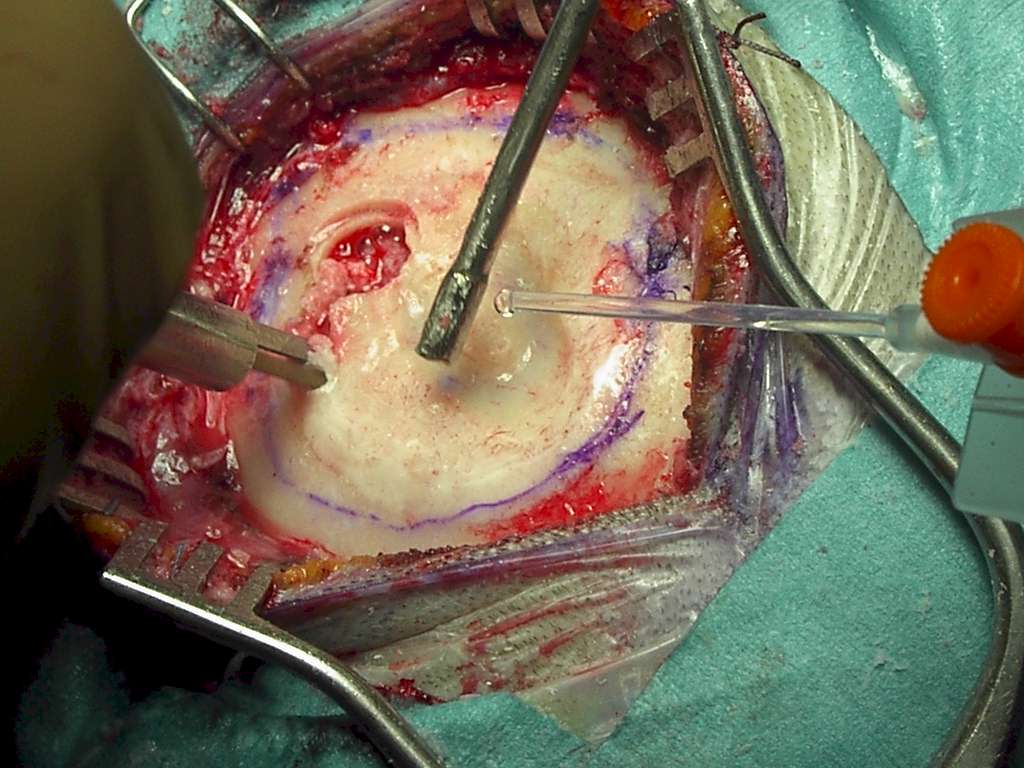 |
|
|
|
|
Figura
7. Entro il perimetro della craniectomia si realizza un foro
craniotomico. Successivamente, con la sega pneumatica,
si asporta l'area ossea patologica. La craniolacunia così
realizzata è di dimensioni inferiori alla protesi su misura in
idrossiapatite già predisposta. Per questo si usa la fresa al fine
di trovare la perfetta conformazionalità. |
La giustapposizione il più aderente possibile dei margini craniectomici con quelli dell’opercolo in idrossiapatite condiziona l’attecchimento della protesi stessa e la sua colonizzazione da parte degli osteoblasti ed osteoclasti.
Quindi, va posta particolare attenzione nella realizzazione di un perimetro craniectomico che deve essere delle dimensioni giuste e con inclinazione del bordo combaciante con la protesi (solitamente a “becco di flauto”).
Consigliato provare ripetutamente a far alloggiare nella breccia ossea la protesi di prova in plastica fino alla perfetta combinazione come se si trattasse di un tassello di un puzzle. Solo sul finale è consigliato provare anche il manufatto definitivo per gli ultimi ritocchi perimetrici e per segnare dove realizzare i fori di fissaggio sul bordo tecale.
Infatti, la fragilità della protesi in idrossiapatite ne sconsiglia l’eccessiva manipolazione. Durante la fresatura è quindi ottimale l’uso del modello in quanto permette anche delle forzature pressorie per meglio comprendere dove l’osso risulta ancora esuberante.
Se la lesione da asportare non è solo ossea, ma anche sottodurale, il successivo tempo operatorio seguirà la prassi usuale.
Con tecnica microchirurgica ed il routinario uso del neuronavigatore si procederà all’asportazione dell’espanso patologico.
Come già ricordato, la successiva richiusura durale dovrà essere, il più possibile, a “tenuta d’acqua”.
Pregressa craniectomia. Diverso è il caso della preparazione dei margini ossei di una craniectomia realizzata mesi o anni prima.
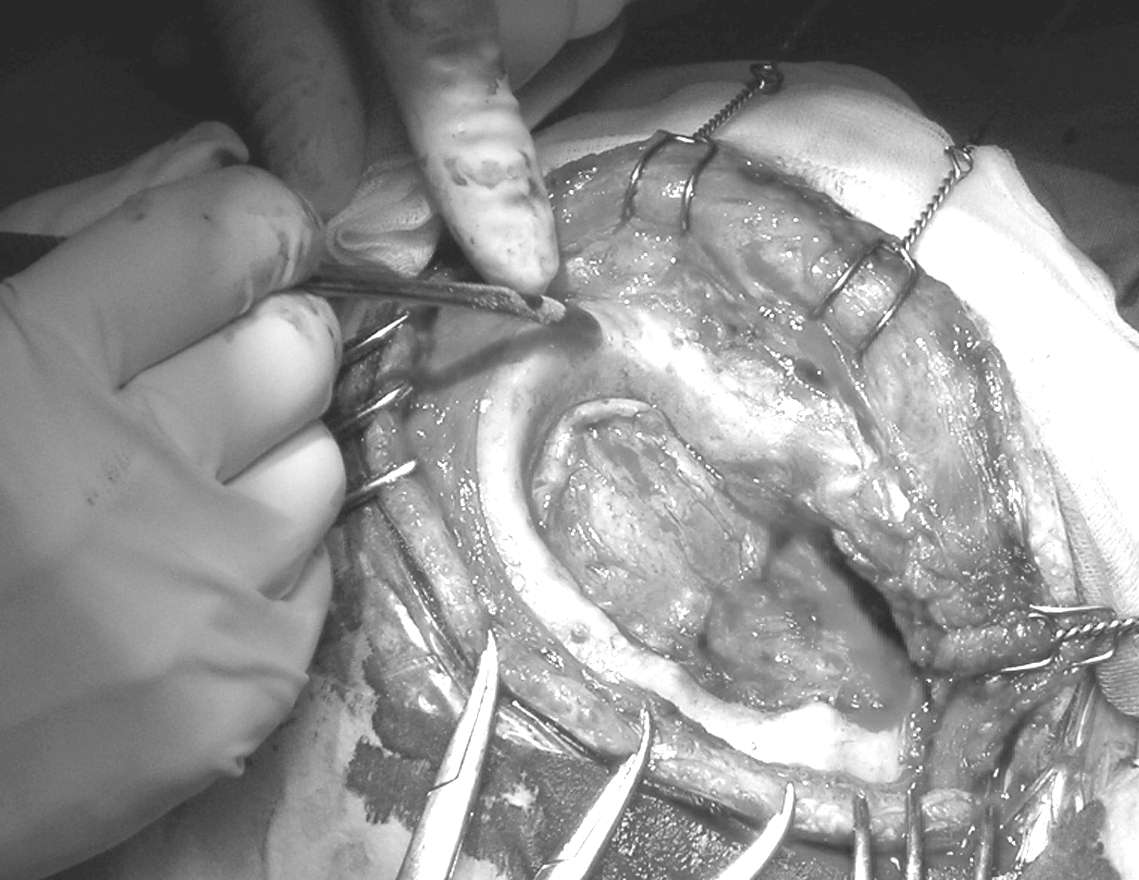
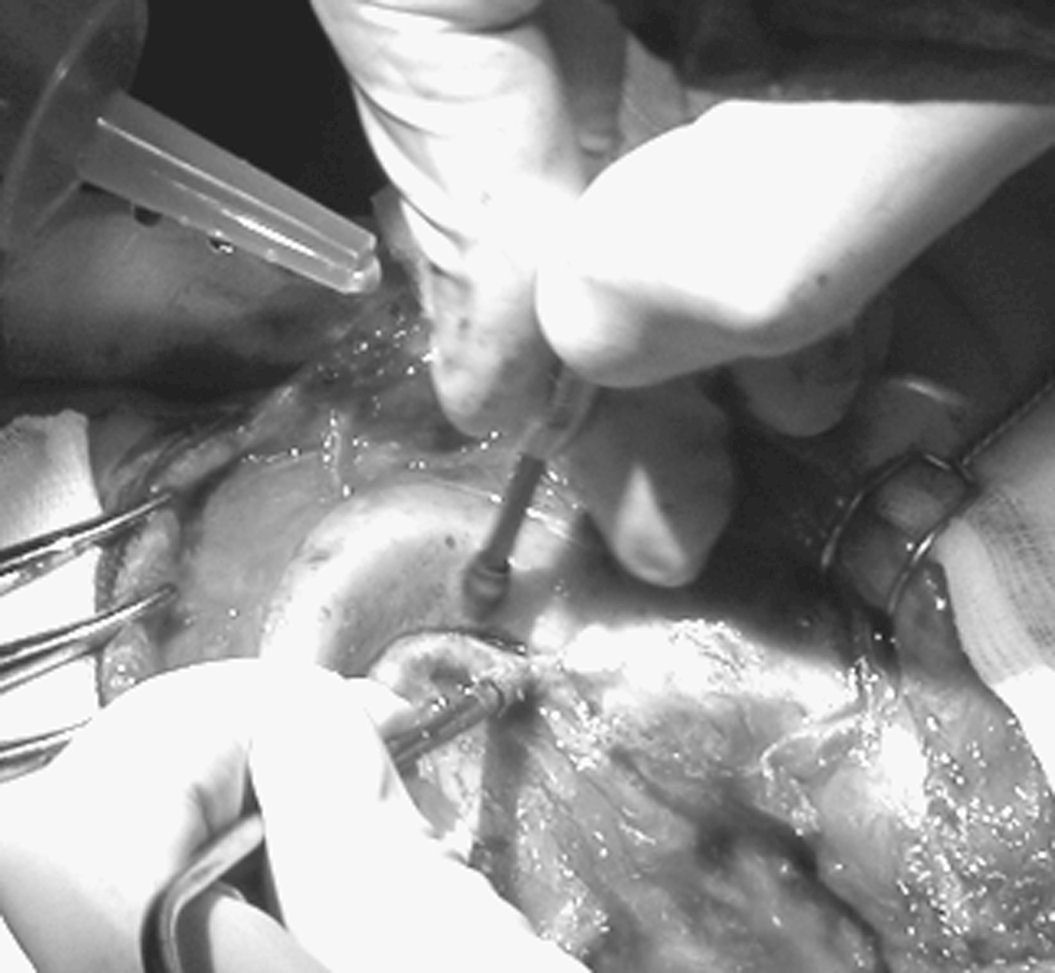
Spesso il tessuto cicatriziale aderisce tenacemente al bordo osseo. Parimenti va scollato, liberandolo completamente dalle ganghe di tessuto molle, non solo tutto il bordo osseo, ma anche il piano durale sottostante, per alcuni millimetri, dal tavolato interno dell’osso (Figura 8).
 |
 |
|
Figura
8. I bordi di pregresse craniectomie vanno completamente
liberati dalle ganghe fibrose. I bordi craniectomici inveterati sono
levigati e con continuità fra tavolato interno e tavolato esterno.
Per questo vanno delicatamente cruentati con la fresa al fine di
favorire l'attività osteoinduttiva. Abbondanti i lavaggi per
prevenire che le alte temperature sviluppate degradino la matrice
biologica (marmorizzazione dei bordi ossei). |
La procedura può essere difficoltosa e può prestarsi ad una lacerazione durale, ma va condotta con particolare pervicacia. Infatti, la protesi solitamente è più spessa del tavolato osseo e, se non ben incastrata nella breccia, tende a rimanere sollevata. Il tessuto cicatriziale e le aderenze durali perimarginali impediscono l’ottimale allocazione del manufatto.
Inoltre, i margini ossei, specie se inveterati, si presentano levigati e smussi con apparente continuità fra tavolato interno e tavolato esterno. È necessario quindi cruentarli delicatamente con la fresa al fine di favorire l’ottimale scambio di elementi biologici fra osso e protesi (Figura 8).
I FORI
La protesi viene fornita con fori di ancoraggio preformati. Questo perché il perforatore può rischiare di frantumare il manufatto se ci si trova nella necessità di eseguire dei fori supplementari.
Sebbene il chirurgo in fase di progettazione della cranioplastica abbia la possibilità di segnalare dove e quanti fori per il fissaggio e le sospensioni desideri avere, può avere bisogno di ulteriori fori di ancoraggio. È possibile realizzarli, usando delicatezza, ma senza particolari difficoltà, con una fresa diamantata alla velocità di rotazione fra i 7.000 ed i 12.000 giri/minuto (Figura 9).
 |
Figura
9. L'utilizzo di una fresa diamantata a bassa velocità (attorno
ai 7.000 giri/minuto) permette di realizzare in sicurezza dei fori
supplementari sul manufatto in idrossiapatite porosa. |
LE SOSPENSIONI
Le sospensioni durali centrali sono, ovviamente, sempre consigliate.
Quelle ai bordi craniectomici sono indispensabili se si tratta di una demolizione-ricostruzione in quanto la dura ai margini può risultare ampiamente scollata.
Solitamente non sono necessarie le sospensioni durali laterali nei casi di riaperture di precedenti craniectomie in quanto le aderenze fibrotiche sui margini ne impediscono lo scollamento, scongiurando il verificarsi di un ematoma extradurale post-chirurgico.
Un cenno su una particolare problematica va fatto quando si è di fronte ad ampie introflessioni durali per mancanza di sostanza encefalica sottostante. In questi casi bisogna fare molta attenzione nel sollevamento delle sospensioni centrali. Se la dura viene troppo trazionata si possono realizzare delle lacerazioni parenchimali, nel caso di corteccia aderente alla dura, o la rottura delle vene a ponte con conseguente ematoma sottodurale.
Anche se non si può escludere a priori è ben difficile che ci si trovi nella necessità, nelle amplissime craniectomie, di eseguire una plastica durale al fine di ampliarne la superficie e permettere un ottimale sollevamento verso il tavolato in idrossiapatite.
L’ANCORAGGIO
Bisogna partire dal presupposto che l’opercolo in idrossiapatite deve essere il più possibile solidale con il resto della teca.
Se non avviene ciò si inficia il processo di colonizzazione. Per ottenere questo, a nostro avviso, bisogna utilizzare esclusivamente dei fili di ancoraggio (ad esempio, filo 0 in poliestere, intrecciato, rivestito, non-assorbibile). Data la natura e la fragilità iniziale della protesi ogni altro sistema di fissaggio, soprattutto se rigido, non è praticabile.
Per rendere ancora più stabile il manufatto nel suo alloggiamento definitivo può essere consigliato l’ancoraggio ad “8” (Figura 10).
 |
Figura
10. Ancoraggio dell'opercolo di idrossiapatite con il tavolato
osseo circostante con filo incrociato a forma di "8". |
In pratica, il filo invece che passare a ponte, sopra e sotto, lo spazio fra opercolo e bordo craniectomico, si incrocia nel mezzo, disegnando, di fatto, un “otto”.
Sebbene i bordi taglienti possano incutere qualche perplessità sul perdurare dell’integrità del filo, quest’ultimo non ha mai presentato delle discontinuità nei casi di riapertura, anche a distanza di anni, per altra patologia.
Come ultimo accorgimento è bene fare in modo che il nodo sia allocato in un foro, onde evitare di sentire poi, al tatto, dei rilievi sottocutanei.
Una particolare sottolineatura va posta nelle aperture pterionali: è imperativo il corretto riposizionamento del muscolo temporale, nonché la tenuta nell’ancoraggio.
Se non si realizza ciò si rischia la discesa del muscolo temporale ed il prodursi di due eventi concomitanti: un rilevante danno estetico ed un nocumento nell’atto masticatorio.
Se non presenti altre possibilità di ancoraggio del muscolo temporale, è buona norma far predisporre sulla protesi fronto-temporo-parietale una filiera di fori che mimi un arco fra la naturale posizione della linea temporale inferiore e quella superiore.
I RITOCCHI SUI MARGINI
Può succedere che la protesi non combaci perfettamente con l’osso o che rimanga, comunque, lievemente sollevata dal piano osseo circostante.
Per una migliore resa estetica è quindi opportuno realizzare alcuni ritocchi o rifiniture.
Sempre con la fresa diamantata è possibile smussare i bordi della cranioplastica per pareggiarli con il tavolato osseo (Figura 11).
 |
Figura
11. La fresa diamantata permette anche la regolarizzazione dei
margini della cranioplastica in idrossiapatite, livellandoli al
bordo osseo. |
Questa manovra va condotta con estrema cautela in quanto è assai facile frantumare il manufatto, specie sui margini. Inoltre, attenzione a non sezionare i fili di ancoraggio o sospensione con un maldestro colpo di fresa diamantata.
Se la giustapposizione fra cranioplastica e teca è troppo beante, la fessura può essere riempita con granuli di idrossiapatite mescolati con sangue fresco, prelevato dal Paziente stesso (Figura 12).
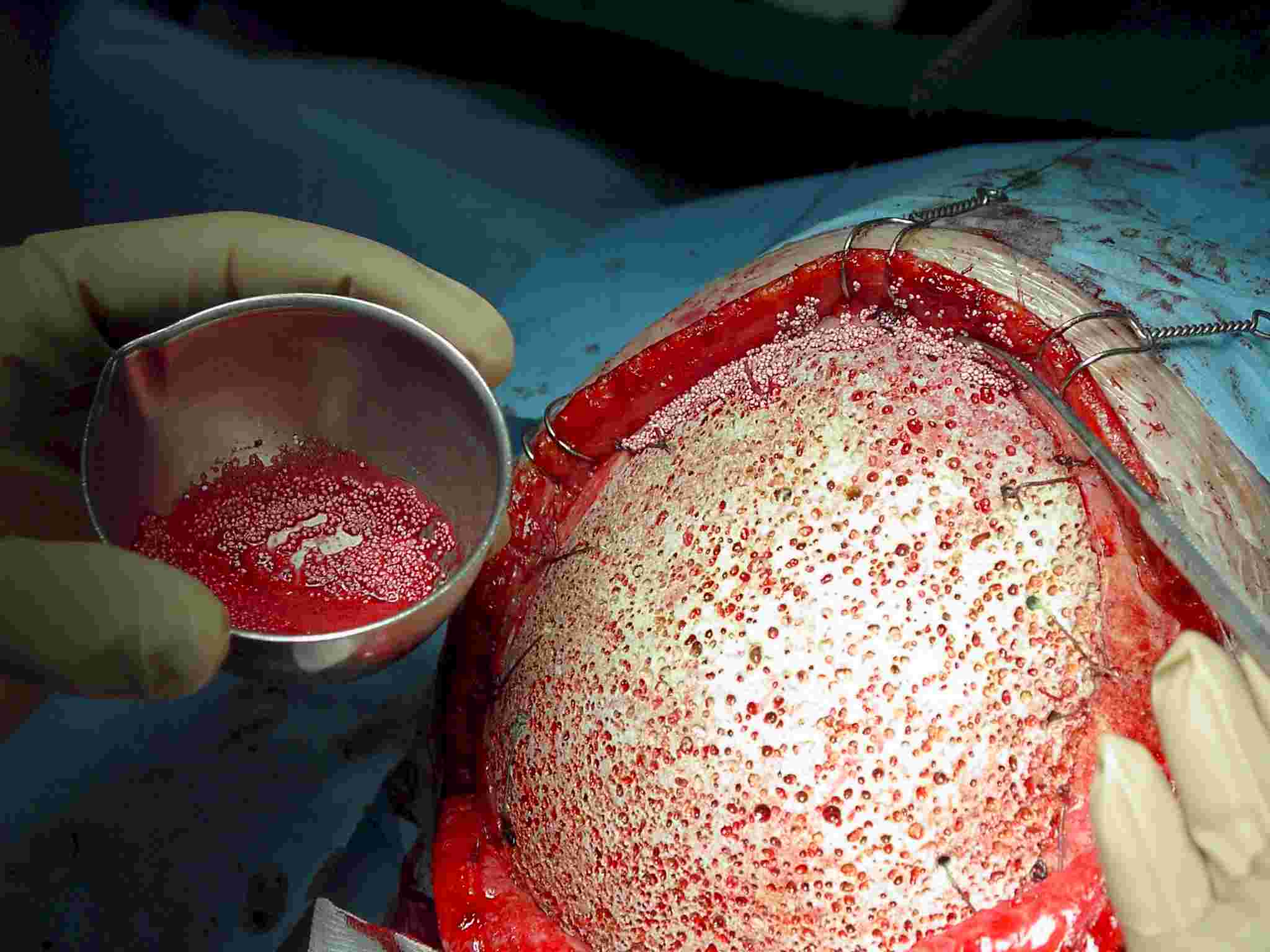 |
Figura
12. Se permangono piccole soluzioni di continuo fra la
giustapposizione tavolato-cranioplastica si possono utilizzare, come
riempitivo, dei granuli di idrossiapatite mischiati a sangue. |
Questo impasto viene inserito nei pertugi e per tenerlo nella giusta allocazione e per fare in modo che non scorra via con i lavaggi, è utile porvi sopra un foglietto di Tabotamp®.
Non interporre mai nelle discontinuità protesi-osso altro materiale, in special modo cera, in quanto impedirebbe la colonizzazione cellulare.
IL DRENAGGIO
Come in ogni altro intervento neurochirurgico, è buona norma posizionare un drenaggio extracranico, in aspirazione. Se la superficie è assai ampia, utile fruire di due drenaggi a circuito chiuso separato.
Se vi è stata lacerazione durale e non si è sicuri della tenuta della sua sutura, meglio servirsi di un drenaggio a caduta.
LA SUTURA
Nelle riaperture di precedenti lembi può rendersi necessaria una recentazione dei margini, se esuberanti, slaminati o con cheloidi, o una rettilineizzazione degli stessi.
In presenza di espansi, patologici o provocati, bisogna fare in modo di adattare in modo ottimale i vari lembi cutanei.
A seconda delle esigenze si useranno fili da 2-0 a 6-0, possibilmente monofilamento. Ma le preferenze dei chirurghi hanno ampia variabilità e vanno dalla seta intrecciata al poliammide monofilamento.
La tecnica è quella classica, a strati. Le varianti però possono essere molteplici e qui gioca molto l’abitudine dell’operatore. Da alcuni è ritenuta migliore la sutura interamente intradermica. Ma anche questa con delle eccezioni: non è consigliabile a livello delle palpebre.
L’importante è che i vari strati siano ben contrapposti, siano sullo stesso piano, senza intra- od estroflessioni.
I punti di sutura, se esterni, andranno rimossi, a decisione del chirurgo, fra la settima e la decima giornata, a seconda che si tratti di un ferita vergine o di una riapertura.
IL BENDAGGIO
Sempre a piatto. Evitare le fasciature compressive in quanto possono dislocare o danneggiare la protesi.
Inoltre, un turbante troppo stretto può impedire un ottimale afflusso di sangue ai tessuti sovrastanti la cranioplastica. La cute negli espansi è particolarmente delicata e sottile, per questo va trattata con estrema delicatezza evitando abrasioni o inutili compressioni.
La ferita non necessariamente va medicata di sovente, ma le garze vanno spesso osservate. Se macchiate, non solo devono essere prontamente cambiate, ma va attentamente valutata la soluzione di continuo cutanea.
IN CORSIA
La tipologia di chi è candidato alla chirurgia per posizionamento di una cranioplastica su misura in idrossiapatite è la più varia. Dallo stato vegetativo al soggetto completamente autonomo già dopo qualche ora dall’intervento, dal bambino all’adulto, da chi ha subito anche l’asportazione di un concomitante tumore a chi è stato interessato da una chirurgia solamente extradurale. Quindi, le esigenze assistenziali in corsia sono le più varie.
Anche se non da tutti condivisa, suggeriamo la prosecuzione della profilassi antibiotica ancora per qualche giorno.
Il drenaggio extracranico è sfilato solitamente in seconda-terza giornata post-operatoria.
Se necessario, la profilassi antitrombotica, ad esempio con nadroparina calcica, viene istaurata a distanza di 24-48 ore.
Non vi è evidenza per una profilassi anticomiziale.
LE COMPLICANZE
Le vere complicanze sono sostanzialmente due: l’infezione del manufatto e la dislocazione dello stesso.
Nel primo caso, ovviamente, la protesi va rimossa e vanno bonificati i tessuti molli. Si penserà poi all’eventuale realizzazione di una nuova protesi.
Nel caso della dislocazione (Figura 13) si può rendere necessario un nuovo intervento chirurgico per il riposizionamento.
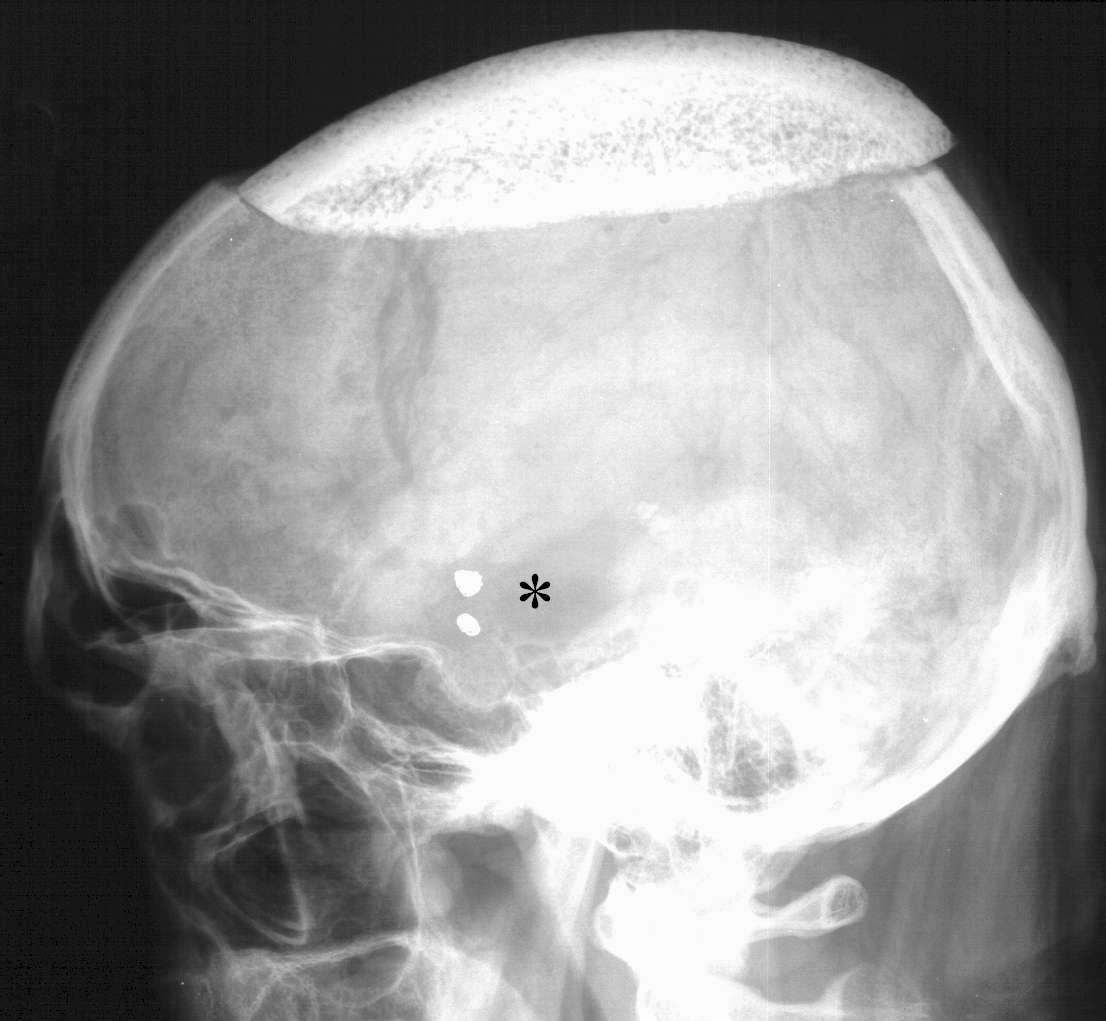 |
Figura
13. Rx cranio in latero-laterale che mostra una dislocazione
posteriore della protesi in idrossiapatite. Da notare (*) che il
Paziente è stato anche embolizzato con spirali di Guglielmi di ben
due aneurismi (della dicotomia carotidea interna e della
biforcazione di destra) riscontrati, quali reperti occasionali,
durante le indagini preparatorie per la cranioplastica. |
Vi sono però degli eventi nel post-chirurgico che sebbene non siano delle vere e proprie complicanze possono realizzare un “decorso complesso”
Raccolta ematica extradurale ex-vacuo. Se vi è stata rilevante perdita di sostanza cerebrale o, comunque, il parenchima risulta anelastico e non torna prontamente a parete dopo il posizionamento della cranioplastica, può succedere che fra quest’ultima e la sottostante dura si raccolga una certa quantità di sangue. Tale stravaso viene riassorbito nel tempo man mano che si assiste alla progressiva riespansione compensativa encefalica.
Fistola liquorale. Dove vi è stata chirurgia ablativa sottodurale o se si è prodotta una fissurazione durale nel corso dello scollamento, la fistola liquorale è sempre in agguato. La minore adesività dei piani sottocutanei con il manufatto protesico può favorire l’accumulo di liquor sotto il lembo. L’unica misura realisticamente proponibile è il posizionamento di un drenaggio liquorale lombare. Qualche giorno di sottrazione liquorale, abbastanza spinta, in decubito supino, solitamente risolve il problema.
Ematoma epicranico. Una certa succulenza dei tessuti epicranici dopo chirurgia è sempre possibile. Specie se il lembo è stato di vaste proporzioni e il drenaggio sottocutaneo è stato sfilato precocemente o accidentalmente. Anche in questo caso, evitare le fasciature compressive.
Se i prodotti di degradazione ematica tendono nel tempo a colliquare, può essere razionale eseguire qualche puntura sottocutanea evacuativa al fine di favorire l’attecchimento fra i piani dei tessuti molli e la protesi.
CONCLUSIONI
In questa rapida carrellata abbiamo avuto modo di constatare che, di fatto, si tratta di una chirurgia di una semplicità quasi disarmante, ma si rammenta che, sovente, quando si va in montagna, ci si fa male nella discesa e non durante l’impervia salita. Val quindi la pena di ricordare che “quello che è facile si deve affrontare come se fosse difficile e quello che è difficile come se fosse facile” (Balthasar Gracián, Oraculo manual y arte de prudencia,
1637).
|
|
![]()






















